Fracture du crâne induisant une embarrure
Sommaire
- Ce cas décrit le traitement d’un traumatisme crânien induisant une embarrure chez un chien, dont l’originalité réside dans les examens d’imagerie utilisés et dans le traitement mis en œuvre. La fenêtre acoustique créée par l’ablation de l’os frontal est utilisée pour effectuer un diagnostic lésionnel à l’aide d’une sonde échographique.
Auteurs : Drs. S. Libermann et A. Ente 27-01-2016
Centre Hospitalier Vétérinaire des Cordeliers, 29-35 avenue du Maréchal Joffre, 77100 Meaux.
E-mail : slibermann@chvcordeliers.com
Fracture du crâne induisant une embarrure
Traitement par résection large du calvarium et utilisation de résine
La reconstruction anatomique n’étant pas possible en partie rostrale, une prothèse en polyméthylmétacrylate (PMM) est réalisée pour couvrir et protéger l’encéphale, avec des résultats encourageants, malgré la décision des propriétaires d’euthanasier l’animal.
Anamnèse
Un chien Yorkshire terrier mâle de 8 ans est présenté à la consultation d’urgence pour un traumatisme crânien dû à un coup de balai. À son admission, l’animal est en décubitus latéral. Il présente
un épistaxis et une déformation du sommet du crâne. L’examen clinique révèle également des difficultés respiratoires : de longues inspirations sont suivies systématiquement d’une phase d’apnée.
L’animal est dans le coma : l’état de conscience est évalué à 8/18 sur l’échelle de Glasgow. L’examen neurologique révèle un myosis bilatéral, des réflexes cornéen et palpébral conservés.
Examens complémentaires
Des radiographies de face et de profil du thorax sont réalisées : aucune anomalie n’est mise en évidence.
On effectue ensuite des radiographies de face et de profil du crâne (figures 1 et 2) : ces dernières montrent une fracture de l’os frontal induisant une embarrure.
D’autres traits de fractures sont visibles latéralement et caudalement (jusqu’à l’occiput).
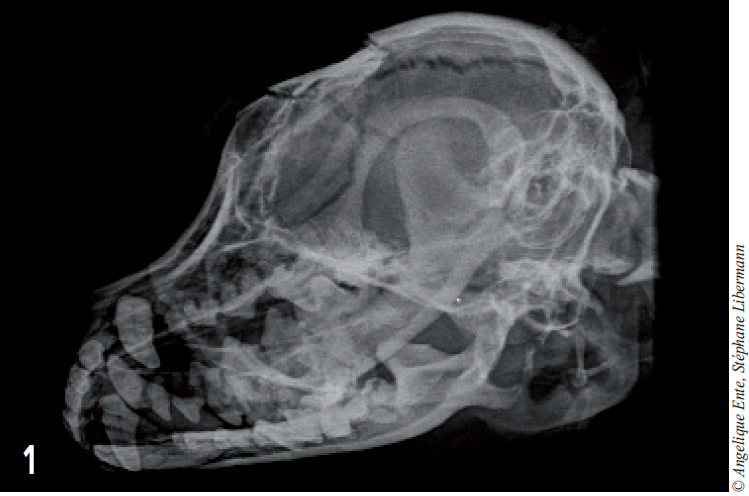
Figure 1 – Radiographie du crâne en décubitus latéral. Une fracture de l’os frontal induit une embarrure.
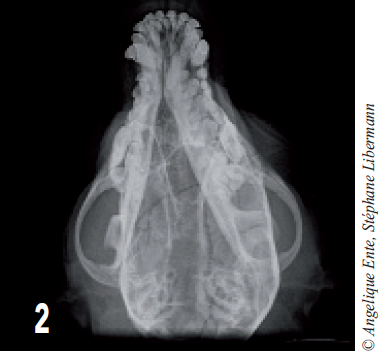
Figure 2 – Radiographie de crâne en décubitus ventral. Les traits de fracture s’étendent jusqu’à l’occiput et l’os temporal gauche.
Diagnostic
Ce chien présente une fracture de l’os frontal induisant une embarrure, associée à des signes d’hypertension intracrânienne.
Traitement
Réanimation médicale
L’animal est hospitalisé et monitoré (électrocardiogramme, capnographie, oxymétrie, température, pression artérielle). Une intubation et une ventilation assistée sous 100 % d’oxygène maintiennent la fonction respiratoire.
Une perfusion de mannitol à la dose de 1 g/kg est passée en IV lente, pendant 20 minutes. Un score de Glasgow est mesuré 30 minutes plus tard, puis toutes les 20 minutes. Il ne montre aucune amélioration du statut neurologique.
Le traitement médical se révélant inefficace, une intervention chirurgicale est programmée.
Traitement chirurgical
L’animal reçoit une prémédication avec du midazolam (0,2 mg/kg) et du butorphanol (0,2 mg/kg) puis une induction avec du thiopental par voie intraveineuse, jusqu’à effet (dose théorique 10 à 15 mg/kg). L’entretien de l’anesthésie est réalisé avec de l’isoflurane dans de l’oxygène pur. La douleur est traitée par des bolus de morphine (0,2 mg/kg) administrés à la demande.
Un abord rostro-tentoriel du calvarium est effectué. L’embarrure de l’os frontal est confirmée.
Une fracture séparant les deux os pariétaux et s’étendant jusqu’à l’occiput est visualisée (figure 3).
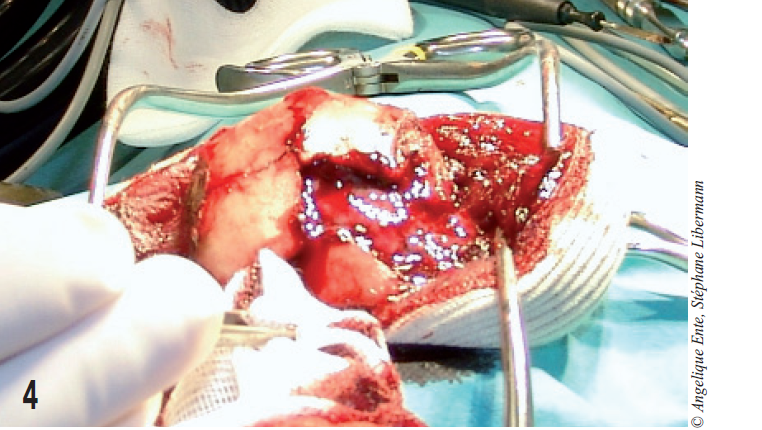
L’ablation de l’os frontal est réalisée (figure 4).
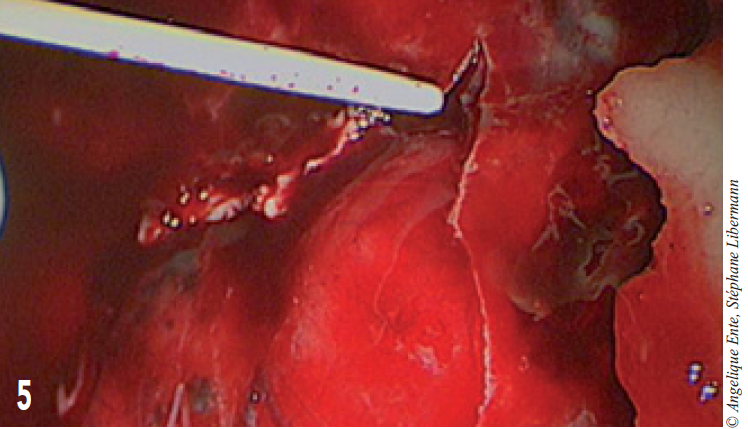
La reconstruction anatomique étant impossible, le fragment retiré est conservé, il servira d’empreinte pour mouler la prothèse de polyméthylemétacrylate (PMM). Un hématome sous dural est aspiré après ponction et incision de la dure-mère à la lame de bistouri n°11 (figure 5).
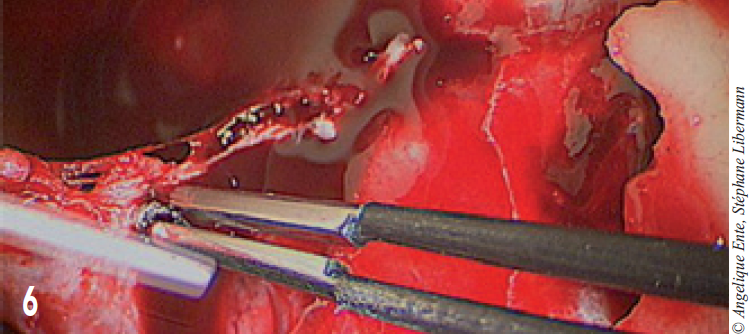
L’hémostase est effectuée à l’aide d’une pince bipolaire (figure 6).
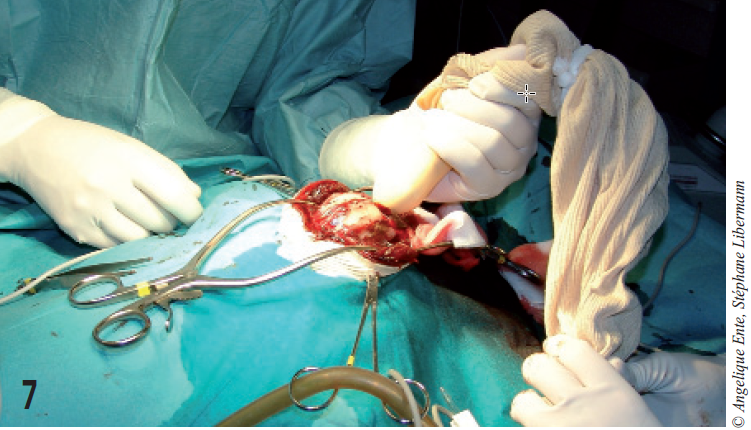
Une sonde échographique entourée d’un manchon stérile permet de visualiser le parenchyme cérébral dans la loge antérieure et d’en valider l’intégrité (figure 7).
Les ventricules sont symétriques et de taille normale. Une lésion focale peu étendue, dont l’échogénicité évoque une hémorragie intra-parenchymateuse, est visible en partie ventrale du lobe temporal gauche (figure 8).
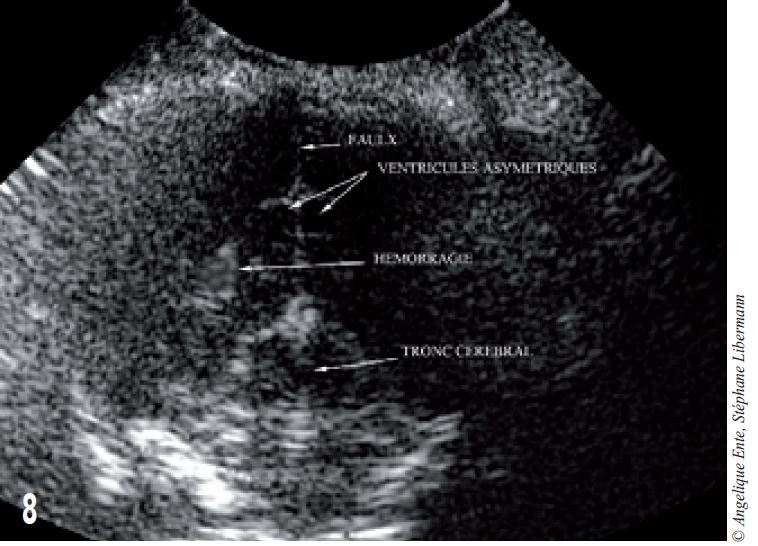
Figure 8 – Visualisation par échographie de l’encéphale. L’asymétrie ventriculaire est discrète et résulte de l’effet de masse créé par l’hémorragie.
L’intégrité du calvarium générant une compression sur l’encéphale est alors retirée : l’ablation s’étend latéralement jusqu’au lobes temporaux. Une lésion corticale très superficielle correspondant à une lacération est identifiée en avant du méat acoustique gauche. La plaie est ensuite abondamment rincée avec une solution saline stérile tiédie.
Deux vis occipitales reliées par un fil sont mises en place : l’ensemble permet la réduction et la stabilisation interfragmentaire du trait de fracture occipital (figure 9).
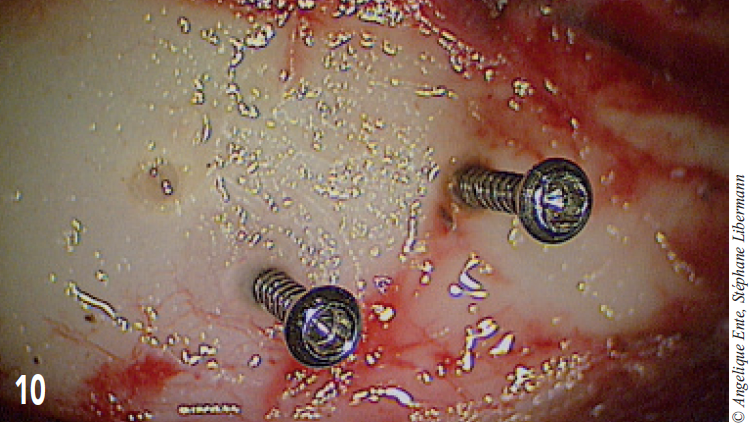
Deux autres vis sont placées dans l’occiput pour permettre la fixation de la prothèse de PMM (figure 10).
Celle-ci est réalisée en deux temps : la partie rostrale est moulée sur le calvarium retiré au préalable et posée après durcissement pour couvrir l’encéphale antérieur ; deux vis sont posées dans cette première partie de la prothèse (figure 11).
La deuxième partie, caudale, est posée avant la phase de durcissement : en se refroidissant, le ciment vient noyer les 6 vis et permet la stabilisation de l’ensemble du montage (figure 12).
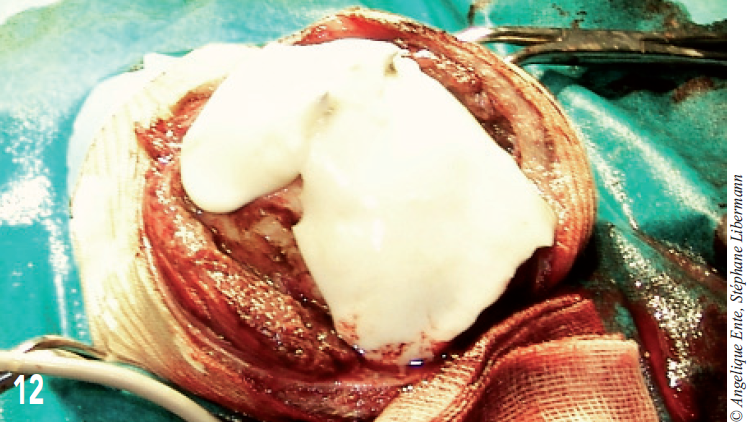
Figure 12 – La deuxième partie de la prothèse est moulée directement sur l’occiput et le ciment rostral.
Le champ chirurgical est ensuite rincé avec une solution saline stérile tiédie et la plaie est refermée de manière classique.
Résultats et suivi post-opératoire
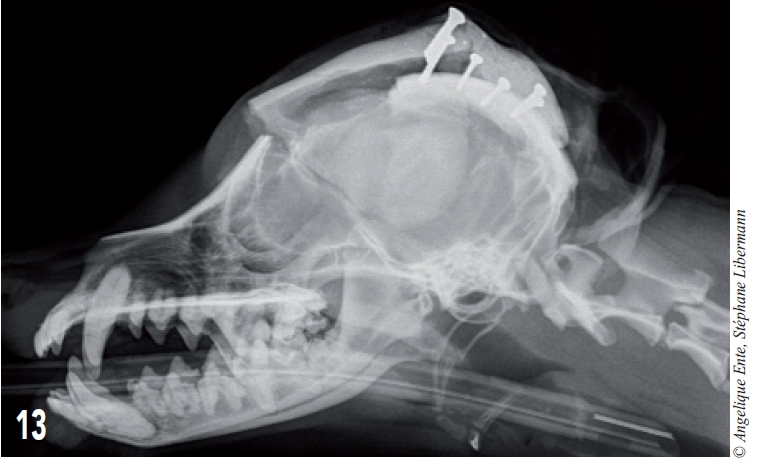
Les radiographies post-opératoires (figures 13 et 14) montrent que la couverture de l’encéphale antérieur est satisfaisante.
Le patient est ensuite placé en soins intensifs : une ventilation assistée et un moniteur sont maintenus pendant 48 heures. Un score de Glasgow est mesuré quotidiennement, il montre une amélioration progressive du statut neurologique.
Une alimentation assistée par sonde naso-œsophagienne est également mise en place, et retirée 15 jours après l’intervention, l’animal parvenant à se nourrir seul.
La sortie d’hospitalisation a lieu 4 semaines postopératoires : l’animal est autonome et parvient à se déplacer.
Des contrôles hebdomadaires sont effectués : l’animal marche sur le cercle durant 3 semaines puis une récupération quasi complète est notée, à l’exception d’une anomalie de posture en rapport avec une lésion vestibulaire centrale (figure 15). L’animal est euthanasié 8 semaines après l’intervention en raison de l’apparition de crises convulsives que les propriétaires ont refusé d’explorer et de traiter.
Discussion
Étiopathogénie
Chez les carnivores domestiques, les causes les plus fréquentes de traumatisme crânien sont les accidents de la voie publique (66 %), les morsures de congénères (24 %), les blessures par balle, les chocs (coup de pied…) et les chutes 1, 2.
Examen clinique et neurologique
En cas de traumatisme crânien, il ne faut pas se précipiter sur l’examen neurologique : les carnivores domestiques ont en effet une capacité remarquable à compenser la perte de tissu cérébral, et le clinicien ne doit pas tirer de conclusion hâtives du bilan neurologique initial 1.
En effet, le clinicien doit garder en tête que les victimes de traumatisme crânien souffrent très souvent d’autres lésions (thoraciques, abdominales…), d’un choc hypovolémique et d’une hypoxie, qui, s’ils ne sont pas pris en charge rapidement, peuvent majorer et accélérer la dégradation neurologique du patient.Une fois l’hypovolémie et l’hypoxie traitées, le clinicien peut réaliser un examen neurologique.
Nous avons choisi dans ce cas d’utiliser un score de Glasgow modifié, qui a été proposé par Shores 3 pour faciliter l’évaluation neurologique des carnivores domestiques et donner un pronostic de récupération objectif au propriétaire. Une étude 2 montre que ce score est corrélé de façon linéaire au taux de survie 48 heures après le traumatisme : un animal ayant un score de 8/18 a une chance sur deux de survivre 48 heures après le traumatisme. La race, le sexe, l’âge et la présence de fractures du crâne ne permettent pas d’établir un pronostic. Le score de Glasgow modifié utilisé en médecine vétérinaire est une donnée fiable, facile à utiliser et à interpréter, qui permet au praticien d’évaluer le patient à son admission mais aussi de juger de l’efficacité du traitement mis en œuvre.
Examens complémentaires
En cas de traumatisme crânien, l’imagerie est souvent indiquée. Les radiographies du crâne permettent de confirmer la présence d’une fracture avec ou sans embarrure, mais ne permettent pas d’évaluer les lésions cérébrales. L’examen tomodensitométrique ou l’IRM sont les examens les plus indiqués chez ces patients, le scanner permettant une meilleure visualisation des structures osseuses 1, 2.
Il n’est cependant pas toujours facile d’avoir accès à l’imagerie tridimensionnelle, d’autant plus lorsque le patient est, comme dans ce cas, dans un état nécessitant une ventilation assistée permanente. L’échographie offre alors un bon compromis permettant de mettre en évidence des lésions du parenchyme cérébral qui modifieraient considérablement le pronostic. Elle présente l’avantage d’être facilement accessible, utilisable et interprétable immédiatement.
Elle a permis dans ce cas de réaliser un diagnostic peropératoire rapide sans compromettre la vie du patient.
Traitement
Le traitement des patients souffrant de traumatisme crânien demeure controversé en médecine vétérinaire à cause du manque d’études rétrospectives 2. La priorité demeure de lutter contre l’hypovolémie, l’hypoxémie et l’hypertension intracrânienne 1, 2, 3, mais les modalités de la réanimation médicale diffèrent.
Ce patient présentait une indication chirurgicale de craniotomie, parce qu’il ne répondait pas à une thérapeutique médicale agressive. Les cas nécessitant une intervention sont en effet les fractures du crâne induisant une embarrure, ou les fractures ouvertes et le retrait de fragments osseux potentiellement contaminés logés dans le parenchyme cérébral, les hémorragies intracrâniennes focales actives ou encore les patients dont le statut neurologique se dégrade malgré un traitement médical adapté 1.
Dans ce cas, comme très fréquemment chez les chiens de petite race, la mise en place d’une prothèse a été nécessaire pour recouvrir l’encéphale, la peau et les muscles du crâne étant trop fins pour assurer une protection suffisante 4.
L’implant idéal doit avoir une densité et un coefficient d’expansion similaires à ceux de l’os, être léger mais solide et rigide, être facile à obtenir, à modeler et fixer, et ne doit pas provoquer de réaction de rejet du donneur 5.
Plusieurs types de prothèses ont été testés :
- Des allogreffes d’os du crâne ont été décrites avec succès chez le chien. Mais ces prothèses présentent plusieurs inconvénients : elles nécessitent de trouver un donneur, d’être prélevées de façon aseptique et d’être stérilisées.
L’obtention rapide d’une prothèse de taille et de forme adaptée nécessiterait l’existence de « banques » de prothèses, et se poserait alors le problème de leur conservation. - Des métaux (comme le titanium) ou des céramiques ont été utilisés mais très rapidement abandonnés.
- Des polymères comme le polyméthylméthacrylate, utilisé dans ce cas, sont aujourd’hui très largement utilisés.
Le PMM a des propriétés semblables à celles de l’os, de plus il est biocompatible, stable in vivo, facile à manipuler, peu cher et facilement disponible 4, 5. Il présente l’inconvénient principal de pouvoir provoquer des lésions tissulaires à cause de la réaction exothermique qu’il provoque lorsqu’il durcit.
Ceci peut être évité en préformant l’implant avant l’intervention chirurgicale ou en irriguant abondamment le site opératoire à l’aide d’une solution saline 4, 5, 6.
D’autres effets secondaires plus rares sont décrits : hémolyse intravasculaire, embolie graisseuse, pneumonies, diabète insipide, anorexie et vomissements, sepsis 1, 6.
Résultats
Le pronostic des victimes de traumatisme crânien est souvent donné comme réservé à sombre. Les capacités de récupération des carnivores domestiques est toutefois étonnante, et une thérapeutique agressive peut être efficace dans les cas qui semblent désespérés 1.
Les complications des cranioplasties sont :
Les infections, dans 1 à 12 % des cas4, surtout lorsque les lésions sont très rostrales. En effet, une communication avec les sinus frontaux voire les cavités nasales augmente la charge bactérienne et majore le risque d’infections secondaires6. Le PMM est associé à un taux de 1 % de complications infectieuses4. Le suivi post-opératoire de ce patient n’a pas été suffisamment long pour pouvoir juger de la présence ou non de complications infectieuses.
Les nécroses du scalp : des zones de nécrose cutanée peuvent apparaître si des points de pression de la prothèse sur la peau existent. De telles lésions n’ont pas été constatées chez notre patient, mais là encore, le suivi postopératoire est insuffisamment long.
Des résultats cosmétiques décevants.
Des crises convulsives peuvent apparaître peu de temps après le traumatisme, ce qui témoigne de la présence d’hémorragies intraparenchymateuses le plus souvent, ou plusieurs mois après l’intervention, comme chez notre patient, et dans ce cas, on parle d’apparition de foyers épileptogènes. Il y a un débat actuellement sur l’intérêt d’administrer un traitement anticonvulsivant en prévention chez les victimes de traumatisme crânien.
Certains auteurs recommandent de n’administrer ces anticonvulsivants que lorsque les crises apparaissent 1.
Des progrès encore à réaliser
Chez l’homme, des sondes permettent de mesurer la pression intracrânienne pendant toute la durée d’hospitalisation, d’autres technologie associant chirurgie laser et logiciels informatiques permettent de modeler des prothèse de calvarium sur mesure. La médecine vétérinaire ne dispose pas encore de ces technologies, mais l’amélioration des procédures de réanimation et le développement de la chirurgie de la boite crânienne et de l’encéphale permet d’envisager plus fréquemment la prise en charge et le traitement des grands traumatismes crâniens chez le chien.
Bibliographie
|